Was ist Osteopathie?
Osteopathie ist eine ganzheitliche medizinische Disziplin, die auf manuellen Techniken basiert. Sie wurde vor gerade mal 140 Jahren von dem amerikanischen Arzt Andrew Taylor Still entwickelt. Und hat sich seitdem auf der gesamten Welt verteilt. Auch in Braunschweig ist die Osteopathie vor einigen Jahren angekommen. Die Osteopathie betrachtet den menschlichen Körper als ein zusammenhängendes System und zielt darauf ab, die Selbstheilungskräfte durch die Wiederherstellung von Beweglichkeit und Funktion zu fördern. Im Zentrum steht dabei die Verbindung zwischen allen Strukturen des Körpers untereinander und dem Geist.
Wie funktioniert Osteopathie?
Osteopathie nutzt gezielte manuelle Techniken, um die Mobilität von Geweben, Organen, Muskeln und Knochen wiederherzustellen. Der Osteopath tastet den Körper ab, um Bewegungseinschränkungen und Spannungen zu erkennen und zu behandeln. Durch die Verbesserung der Beweglichkeit und die Freisetzung von Gewebespannungen können die körpereigenen Selbstheilungs und regulierungskräfte aktiviert werden, was zu einer besseren Gesundheit führen kann.
Wann zur Osteopathie?
Osteopathen behandelt auf der gesamten Welt eine Vielzahl von Beschwerden. Patienten wenden sich in der Regel mit Rückenschmerzen, Gelenkbeschwerden Spannungskopfschmerzen und Migräne bis hin zu Verdauungsproblemen, Stress und chronischen Erkrankungen an unsere Osteopathie Praxis in Braunschweig. Der Osteopath fokussiert sich darauf, die zugrunde liegenden Ursachen der Beschwerden zu erkennen und anzugehen, anstatt nur Symptome zu behandeln oder Schmerzmedikamente zu verschreiben. Eine Garantie für einen Behandlungserfolg gibt es nicht. Jedoch kam selbst der Wissenschaftliche Beirat der Bundesärztekammer im Jahr 2009 kam zu dem Ergebnis, dass für die Anwendung bestimmter, hauptsächlich parietaler osteopathischer Techniken Hinweise für die Wirksamkeit nach den Kriterien der evidenzbasierten Medizin vorlägen.
Was sind die drei Säulen der Osteopathie?
Die Osteopathie basiert auf drei Säulen, die jeweils unterschiedliche Körperbereiche umfassen:
- Viszerales System: Dieses System umfasst die inneren Organe, die Blutgefäße und das Nervensystem. Funktionsstörungen können sich in Form von Verdauungsproblemen, Atembeschwerden oder Schmerzen in anderen Körperregionen äußern. Osteopathen setzen Techniken ein, um die Beweglichkeit der Organe zu verbessern, Blockaden zu lösen und die natürlichen Heilungskräfte zu aktivieren.
- Cranio-sakrales System: Dieses System besteht aus Schädel, Wirbelsäule, Kreuzbein und dem zentralen Nervensystem. Spannungen in diesen Strukturen können Kopfschmerzen, Migräne und Rückenprobleme verursachen. Osteopathen setzen sanfte Techniken ein, um die Beweglichkeit der Strukturen zu verbessern und die Kommunikation zwischen Gehirn und Körper zu optimieren.
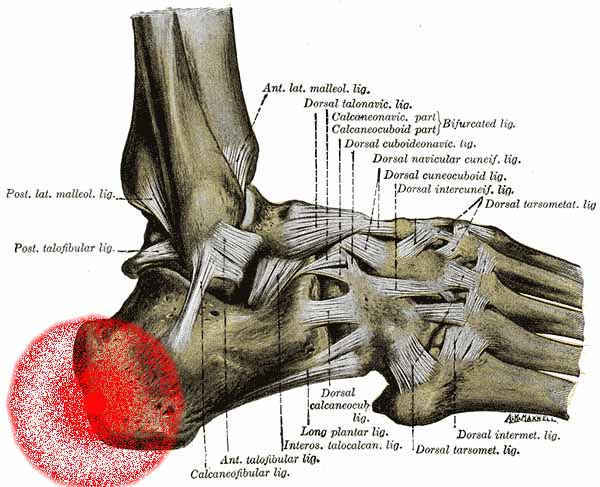
- Parietales System: Dieses System besteht aus Muskeln, Gelenken, Bändern und Gelenkflüssigkeit. Einschränkungen können die Beweglichkeit beeinträchtigen und Schmerzen verursachen. Osteopathen behandeln diese Strukturen, um die Beweglichkeit der Gelenke zu verbessern, Spannungen zu reduzieren und die Funktion des Körpers zu optimieren.
Was macht ein Osteopath? – Wie läuft eine osteopathische Behandlung ab?
Eine osteopathische Behandlung beginnt mit einer detaillierten Anamnese, in der die Krankengeschichte und Beschwerden des Patienten besprochen werden. Es folgen Untersuchungen. Danach tastet der Osteopath den Körper mit geschulten Händen ab, um Bewegungseinschränkungen und Spannungen zu erkennen. Die erste Behandlung selbst dauert in der Regel etwa 40 Minuten. Die Anzahl der Sitzungen variiert je nach Art der Beschwerden. Einige Probleme können schneller behoben werden, während andere, vor allem chronische Erkrankungen, mehrere Behandlungen erfordern. Es ist entscheidend, dass Osteopathen die Grenzen ihrer Praxis erkennen und wissen, wann eine Weiterleitung an Fachärzte notwendig ist. Nicht alle Beschwerden lassen sich mit manuellen Techniken lösen. Bei schweren Erkrankungen oder Symptomen, die auf schwerwiegende Gesundheitsprobleme hinweisen, wie z.B. Herzprobleme, Tumore oder akute Infektionen, ist es wichtig, dass der Osteopath den Patienten rechtzeitig an einen entsprechenden Facharzt weiterleitet. Wir in der Fachpraxis für Chiropraktik und Osteopathie in Braunschweig arbeiten eng mit Praxen anderer Fachrichtungen zusammen um Patienten in so einem Fall, schnellst möglich weiterleiten zu können.
Das Erkennen eines Notfalls oder Notwendigkeit einer Überweisung kann nur gewährleiset werden wen der Osteopath entsprechende Heilpraktiker Prüfungen abgelegt hat die ihn dazu befähigt selbst Diagnostisch zu arbeiten. Physiotherapeuten ohne allgemeine Heilpraktikereraubnis haben dies nicht.
Wie wird man Osteopath in Deutschland?
In Deutschland ist die Osteopathie als Heilkunde anerkannt. Nur Ärzte oder Heilpraktiker dürfen sie praktizieren. Um Osteopath zu werden, muss man eine Private Ausbildung absolvieren, die an Hochschulen oder spezialisierten Ausbildungsinstituten im in und Ausland angeboten wird. Diese Ausbildung vermittelt das notwendige Wissen und die Fähigkeiten, um Patienten sicher und effektiv zu behandeln. Auch Physiotherapeuten müssen zusätzlich die allgemeine Heilpraktikererlaubnis erwerben, um Osteopathie praktizieren zu dürfen da sie nicht selbtständig Diagnosen stellen dürfen.